Artikkelissa kuvataan tiivistetysti yli tuhannen hoitotyön ammattilaisten kokemuksia niistä tekijöistä, jotka edistävät näyttöön perustuvaa toimintaa hoitotyössä. Sen edistämisellä taataan laadukkaat ja turvalliset terveydenhuollon palvelut sekä voidaan vaikuttaa terveydenhuollon kustannuksiin karsimalla tehottomia ja merkityksettömiä hoitomenetelmiä ja palveluja.

Suomessa terveydenhuoltolaki [1] velvoittaa, että toimintojen on oltava laadukkaita, turvallisia ja asianmukaisia, ja niiden on perustuttava näyttöön sekä hyviin hoito- ja toimintakäytäntöihin. Laki potilaan asemasta ja oikeuksista [2] takaa potilaalle oikeuden hyvään terveyden- ja sairaanhoitoon, hyvään kohteluun, yksilölliset tarpeet huomioivaan hoitoon, itsemääräämisoikeuteen sekä tiedonsaantioikeuteen omasta terveydentilastaan, hoidon merkityksestä, eri hoitovaihtoehdoista ja niiden vaikutuksista.
Laadukkaiden ja asianmukaisten terveydenhuollon palveluiden turvaamiseksi hoitotyön toimintojen tulee perustua näyttöön. Näytöllä tarkoitetaan ensisijaisesti tiivistettyä tutkimusnäyttöä, johon tutkimukset on koottu järjestelmällisesti ennalta määriteltyjen sisäänottokriteerien mukaisesti asianmukaisista tietokannoista, mukaan otettujen tutkimusten menetelmällinen laatu on arvioitu ja tuloksista on tehty asianmukainen synteesi. Tutkimusten puuttuessa voidaan näyttönä käyttää myös asiantuntijoiden konsensuslausumia. [2]
Näyttöön perustuvan terveydenhuollon edistämiseksi Joanna Briggs Institute (JBI) on kehittänyt viisivaiheisen mallin (kuvio 1), jonka vaiheet ovat maailmanlaajuinen terveys, näytön tuottaminen, näytön tiivistäminen, näytön levittäminen ja näytön käyttöönotto. Mallin ulkokehällä kuvataan jokaista vaihetta tukevat teemat ja mallin sisällä toimintojen tavoite, joilla pyritään terveydenhuollon toimintojen toteutettavuuteen, tarkoituksenmukaisuuteen, merkityksellisyyteen ja tehokkuuteen. [3]
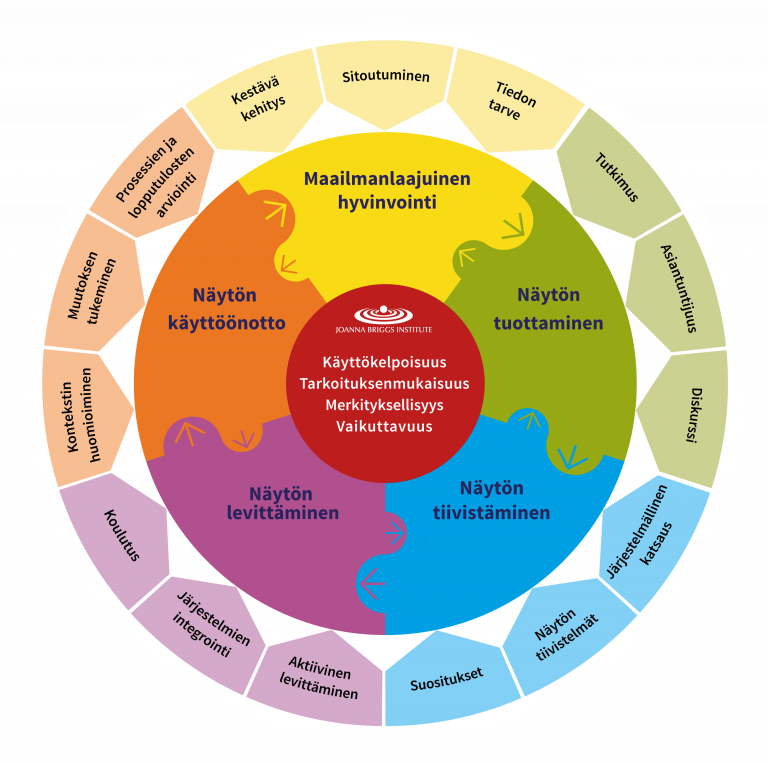
Hoitotyön näyttöön perustuva toiminta (NPT) todentuu mallin näytön käyttöönottovaiheessa. NPT toteutuu hoitotyön ammattilaisen tehdessä potilaita koskettavia päätöksiä, joiden tarkoituksena on kuntouttaa, hoitaa tai ennaltaehkäistä sairauksia parhaaseen mahdolliseen näyttöön perustuen. Päätöksissä tulee huomioida potilaan yksilölliset mieltymykset ja toimintatavat sekä ammattilaisen kliininen kokemus ja ympäristö, jossa hoito tapahtuu [3].
Näyttöön perustuvan terveydenhuollon (NPTH) ja sen tuloksena syntyvään NPT:n toteutumiseen tarvitaan mallin jokaista vaihetta. Hoitotyön asiantuntijoiden, kouluttajien, esihenkilöiden ja tutkijoiden vastuut sekä osaaminen painottuvat eri tavoin mallin eri vaiheissa.
Tutkijat tuottavat hoitotieteellistä tutkimusta ja tiivistävät olemassa olevaa tietoa näytöksi. Suomessa Hoitotyön tutkimussäätiö (Hotus) tuottaa kansallisesti Hotus-hoitosuosituksia ja näyttövinkkejä hoitotyön tarpeisiin. Hoitotyön opettajilla ja kouluttajilla on merkittävä rooli tulevien hoitotyön asiantuntijoiden NPTH-osaamisen varmistamisessa. Hoitotyön johto ja esihenkilöt vastaavat palveluorganisaatiossa NPTH:n tukirakenteista, joita ovat muun muassa osaamisen varmistaminen, avoin organisaatiokulttuuri, riittävät resurssit ja hoitotyön asiantuntijuusmalli (FinAME) [4] [5]. FinAME:ssa kuvataan hoitotyön asiantuntijoiden osaamista ja osaamisen sekä toiminnan painotusta näyttöön perustuvien toimintojen käyttöönotossa [6].
Hoitotyön ammattilaisilla on keskeinen rooli NPT:n toteutumisessa, ja heidän näkökulmansa NPT:n edistämisestä on tärkeää. Tämän artikkelin perustana olevassa opinnäytetyönä toteutetussa kirjallisuuskatsauksessa tiivistettiin olemassa olevaa tietoa hoitotyön ammattilaisten kokemuksista NPT:tä edistävistä tekijöistä.
Lisäksi vahvistettiin ja tuotettiin tietoa, jota voidaan hyödyntää näyttöön perustuvien toimintojen käyttöönoton suunnittelussa, kehittämisessä ja toteutuksessa sekä koulutuksen kehittämisessä. Kirjallisuuskatsaus on osa Euroopan sosiaalirahaston (ESR) rahoittamaa ”Sote-alan osaava työvoima, muuttuvat osaamistarpeet (OSMU)” -hankkeen kartoittavaa vaihetta.
Kirjallisuuskatsauksen toteuttaminen
Kirjallisuuskatsaukseen hakuprosessissa noudatettiin JBI:n järjestelmällisen katsauksen ohjeistusta laadullisille tutkimuksille [8]. Tutkimusten valinta perustui tutkimuskysymyksen perusteella laadittuihin sisäänottokriteereihin, jotka muodostettiin PiCo (Participants = kohderyhmä, I = kiinnostuksen kohde, Context = konteksti) menetelmällä. (Taulukko 1.)
| Kohderyhmä | Hoitotyön ammattilaiset (lähihoitajat, sairaanhoitajat, erikoistuneet sairaanhoitajat, kliiniset asiantuntijasairaanhoitajat, hoitotyön kliiniset asiantuntijat) | |
| Kiinnostuksen kohde | Kokemukset näyttöön perustuvan toiminnan edistävistä tekijöistä | |
| Konteksti | Terveydenhuollon organisaatiot |
Alkuperäistutkimusten haku ja valinta
Aineisto haettiin CINAHL-, Pubmed- ja Medic-tietokannoista kesäkuussa 2020. Hakusanojen, tietokantojen ja strategioiden valinnassa hyödynnettiin informaatikkoa. Haku tehtiin vuosille 2000–2020 englannin- ja suomenkielisiin alkuperäistutkimuksiin. Aineiston valinnan suoritti vähintään kaksi tekijää itsenäisesti ensin otsikon ja abstraktin, sitten kokotekstien perusteella.
Otsikon ja abstraktin perusteella kokotekstien lukemista varten valikoitui 154 alkuperäisartikkelia. Kokoteksteistä valikoitui poissulkukriteerien perusteella 24 alkuperäisartikkelia, joista muodostui kirjallisuuskatsauksen aineisto (englanninkielinen taulukointi tutkimuksista saatavilla kirjoittajilta).
Aineiston analyysi ja synteesi
Tulosten taulukointi ja synteesi tehtiin meta-aggregaation mukaisesti ja siinä hyödynnettiin SUMARI-ohjelmistoa (JBI SUMARI; JBI, Adelaide, Australia) [8].
Taulukointivaiheessa katsaukseen valituista tutkimuksista poimittiin yleiset tiedot, kuten kohdejoukko, aineistonkeruu- ja analyysimenetelmät sekä tutkimuskysymyksen mukaisesti kyseisten tutkimusten aineistosta tehdyt löydökset (findings), joissa oli kutakin löydöstä kuvaava alkuperäisilmaisu. Jokaisen löydöksen uskottavuutta arvioitiin: vahvistiko alkuperäisilmaisu löydöstä kiistattomasti (U=Unequivocal), uskottavasti (C=Credible) tai oliko löydöksen ja alkuperäisilmaisun välillä ristiriitaa, jolloin ne eivät tukeneet toisiaan (NS=Unsupported).
Ainoastaan laadukkaat (U ja C) löydökset otettiin mukaan analyysiin ja ne luokiteltiin samankaltaisuuksien mukaisesti 11 kategoriaan ja niiden ryhmittelyn tuloksena kolmeen pääkategoriaan (synthesized findings) [8]. Mukaan otettujen 24 alkuperäistutkimusten menetelmällinen laatu arvioitiin JBI:n laadullisen tutkimuksen kriittisen arvioinnin tarkistuslistalla.
Kaikki tutkimukset menetelmällisestä laadusta huolimatta otettiin mukaan synteesiin [8]. Kaikkien alkuperäistutkimusten laatu arvioitiin hyväksi (yli 70 % JBI QARI kriteeristöistä täyttyi). Tarkempi arviointitaulukko on saatavilla kirjoittajilta.
Näyttöön perustuvaa toimintaa edistävät tekijät hoitotyössä
Kirjallisuuskatsaukseen valikoitui yhteensä 24 tutkimusta, jotka oli toteutettu Yhdistyneessä kuningaskunnassa (n=4), Ruotsissa (n=4), USA:ssa (n=4), Iranissa (n=3), Kanadassa (n=2), Norjassa (n=2), Australiassa (n=1), Espanjassa (n=1), Kiinassa (n=1), Suomessa (n=1) ja Tanskassa (n=1). Tulokset koostuvat yhteensä 1024:n hoitotyön ammattilaisen kokemuksista koskien tekijöitä, jotka edistävät näyttöön perustuvaa toimintaa.
Kirjallisuuskatsauksesta syntyi kolme pääkategoriaa: 1. johtajuus ja salliva organisaatiokulttuuri, 2. hoitotyön ammattilaisten NPT:n osaamisen kehittäminen ja 3. verkostoituminen, moniammatillinen yhteistyö ja kollegiaalinen tuki.
Johtajuus ja salliva organisaatiokulttuuri
Hoitotyön ammattilaisten kokemusten mukaan NPT:tä edistää johdon ja esihenkilöiden antama tuki sekä kannustus näytön käyttämiseen hoitotyön toiminnoissa [9] [10] [11] [12] [13] [14] [15]. Esihenkilöiden ja johdon odotetaan seuraavan NPT:n toteutumista hoitotyössä [13], minkä on koettu lisäävän sen toteutumista ja rohkaisevan toimimaan näyttöön perustuvien käytäntöjen mukaisesti. Myös positiivisen palautteen saaminen koettiin rohkaisevan ja edistävän toimimaan näyttöä hyödyntäen [12] [14].
Lisäksi resurssit, kuten riittävästi aikaa luotettavan tutkimustiedon ja hoitosuositusten löytämiseen ja soveltamiseksi käytännön hoitotyöhön, koettiin tärkeäksi tekijäksi NPT:n edistämisessä [16] [17] [18] [19] [20] [21]. Sallivalla ja muutosmyönteisellä organisaatiokulttuurilla koettiin olevan merkitystä NTP:n edistämiseen. Organisaatiolla tulee olla sellainen rakenne, joka mahdollistaa NPT:n implementoinnin ja kehittämisen osaksi organisaation toimintaan. Tässä korostuvat asiantuntijasairaanhoitajien, muutosagenttien ja mentorihoitajien roolit kouluttaa ja opastaa muuta henkilöstöä. [10] [18] [22]
NPT:an toteuttamista helpottavat selkeät toimintamallit, helposti saatavilla ja luettavissa olevat ohjeet ja hoitosuositukset sekä välineistö, jolla tutkimustietoa helposti löydetään. Tähän kuuluvat esimerkiksi pääsy internet-verkkoon etsimään sopivaa tutkittua tietoa ja näyttöä ammattilehdistä, kirjastoista ja tietokannoista. Lisäksi NTP:tä edistää ajantasaiset hoitosuositukset ja ohjeistukset. [11] [23]
Hoitotyön ammattilaisten NPT:n osaamisen kehittäminen
Hoitotyön ammattilaiset kokivat, että heillä tulisi olla mahdollisuus kehittää NPT:n osaamistaan [19] [24] [25] [26] ja erityisesti näytön hakemiseen [27] sekä tutkimusten lukutaitoon koettiin tarvittavan lisää osaamista. Tiedon siitä, että hoito perustuu näyttöön, koettiin tuovan luottamusta työhön ja näin edistävän NPT:tä. [9] [15] [18] [27]
Hoitotyön ammattilaisten osaamista kehittävä ja salliva työyhteisö [28], motivaatio, vahva itseluottamus ja sitoutuminen [26] [29] [30] koettiin NPT:tä edistäviksi tekijöiksi. Laadukkaamman hoitotyön toteutumista koettiin edistävän työyhteisön positiivisilla asenteilla kehittää omaa osaamistaan ja näin viedä ammatillisen kehittymisen tuomat hyödyt käytännön hoitotyöhön [15] [16] [20].
Verkostoituminen, moniammatillinen yhteistyö ja kollegiaalinen tuki
Tiimityö, verkostoituminen ja kollegiaalinen tuki edistävät NPT:n toteuttamisesta. Moniammatilliset suhteet ja työskentely sidosryhmien kanssa koettiin edesauttavan NPT:n toteutumista. Erikoisosaamista omaavat hoitotyön ammattilaiset, kuten haavanhoitajat, ja asiantuntijasairaanhoitajien rooli sekä heidän osaamisensa jakaminen nähtiin merkittävänä tekijänä NPT:n edistäjänä [10] [12] [31].
NPT:hen liittyvien kokemuksen ja tiedon jakaminen sekä toisten tukeminen, yhdessä keskusteleminen ja pohtiminen koettiin edistävän NPT:tä. [16] [19] [25] [32]
Yhteisesti sovituilla toimintavoilla laatua hoitotyöhön
Terveydenhuollon palvelu- ja koulutusorganisaatioissa tulee kiinnittää huomiota osallistavan ja muutosmyönteisen johtajuuden ja organisaatiokulttuurin tukemiseen sekä mahdollistaa hoitotyön ammattilaisten NPT:n osaamisen kehittäminen. Terveydenhuollon palvelu- ja koulutusorganisaatioiden sekä muiden sidosryhmien, kuten järjestöjen, välistä verkostomaista työskentelyä tulee kehittää, jotta hoitotyön menetelmät, käytännöt ja toiminnat perustuvat näyttöön.
Yhteisesti sovituilla toimintatavoilla ja selkeillä roolijaoilla terveydenhuollossa eri toimijoiden välillä voidaan selkeyttää ja edistää NPT:n toteutumista.
Greus Jenni, sairaanhoitaja
Suomen Terveystalo, Lumijoen terveyskeskus
Nokia Virpi, sairaanhoitaja
Gellman kotisairaala Raahe
Veteläinen Soile, sairaanhoitaja
PPKY Kallio
Jarva Erika, tohtorikoulutettava, hanketyöntekijä
Oulun yliopisto, Hoitotieteen ja terveyshallintotieteen tutkimusyksikkö
Karsikas Eevi, hankekoordinaattori
Pohjois-Pohjanmaan sairaanhoitopiiri
Oikarinen Anne, yliopistonlehtori
Oulun yliopisto, Hoitotieteen ja terveyshallintotieteen tutkimusyksikkö
Mikkonen Kristina, professori
Oulun yliopisto, Hoitotieteen ja terveyshallintotieteen tutkimusyksikkö
Kääriäinen Maria, professori, asiantuntija
Oulun yliopisto, Hoitotieteen ja terveyshallintotieteen tutkimusyksikkö, Pohjois-Pohjanmaan sairaanhoitopiiri
Meriläinen Merja, sairaalaylihoitaja, projektipäällikkö
Pohjois-Pohjanmaan sairaanhoitopiiri, POPsote
Koivunen Kirsi, yliopettaja
Oulun ammattikorkeakoulu, Sosiaali- ja terveysalan yksikkö
Jounila-Ilola Päivi, hoitotyön opettaja
Oulun ammattikorkeakoulu, Sosiaali- ja terveysalan yksikkö
Saarnio Reetta, yliopettaja
Oulun ammattikorkeakoulu, Sosiaali- ja terveysalan yksikkö
Tuomikoski Anna-Maria, yliopettaja
Oulun ammattikorkeakoulu, Sosiaali- ja terveysalan yksikkö
Artikkeli perustuu opinnäytetyöhön: Greus, J., Nokia, V. & Veteläinen, S. 2021. Näyttöön perustuvan toiminnan edistäminen terveyskeskuksen akuuttiosastolla perustuen kirjallisuuskatsaukseen hoitotyön ammattilaisten kokemuksista näyttöön perustuvaa toimintaa edistävistä tekijöistä. Oulun ammattikorkeakoulu. Opinnäytetyö. https://urn.fi/URN:NBN:fi:amk-2021053112679
Lähteet
[1] Terveydenhuoltolaki 1326/2010. Hakupäivä 19.10.2021. https://finlex.fi/fi/laki/ajantasa/2010/20101326
[2] Laki potilaan asemasta ja oikeuksista 785/1992. Hakupäivä 19.10.2021. https://finlex.fi/fi/laki/ajantasa/1992/19920785
[3] Jordan, Z., Lockwood, C., Aromataris, E. & Munn, Z. 2019. The updated JBI model for evidence-based healthcare. International Journal of Evidence-Based Healthcare 17 (1), 58–71. Hakupäivä 19.10.2021. https://doi.org/10.1097/xeb.0000000000000155
[4] Sosiaali- ja terveysministeriö. 2009. Johtamisella vaikuttavuutta ja vetovoimaa hoitotyöhön. Toimintaohjelma 2009–2011. Sosiaali- ja terveysministeriön julkaisuja 2009:18. Hakupäivä 19.10.2021. http://urn.fi/URN:ISBN:978-952-00-2919-7
[5] Hoitotyön tutkimussäätiö. 2009. Asiantuntijuustoimintamalli. Hakupäivä 28.9.2021. https://www.hotus.fi/asiantuntijuustoimintamalli/
[6] Tuomikoski, A., Parisod, H., Siltanen, H., Heikkilä, K., Hamari, L. & Holopainen, A. 2019. Suomalainen asiantuntijuusmalli (FinAME) näyttöön perustuvan toiminnan tukirakenteena jo 10 vuotta. Tutkiva Hoitotyö 17 (4), 38–41.
[7] Hoitotyön tutkimussäätiö. Näyttöön perustuvan terveydenhuollon malli. Hakupäivä 28.9.2021. https://www.hotus.fi/nayttoon-perustuva-terveydenhuolto-2/
[8] Lockwood, C., Porrit, K., Munn, Z., Rittenmeyer, L., Salmond, S., Bjerrum, M., Loveday, H., Carrier, J. & Stannard, D. 2020. Chapter 2: Systematic reviews of qualitative evidence. In E. Aromataris & Z. Munn (Eds). JBI Manual for Evidence Synthesis.
[9] Alanen, S., Välimäki, M. & Kaila, M. 2009. Nurses’ experiences of guideline implementation: a focus group study. Journal of Clinical Nursing 18 (18), 2613–2621. Hakupäivä 19.10.2021. https://doi.org/10.1111/j.1365-2702.2008.02754.x
[10] Gerrish, K., Nolan, M., McDonnell, A., Tod, A., Kirshbaum, M. & Guillaume, L. 2012. Factors influencing advanced practice nurses’ ability to promote evidence-based practice among frontline nurses. Worldviews on Evidence-Based Nursing 9 (1), 30–39. Hakupäivä 19.10.2021. https://doi.org/10.1111/j.1741-6787.2011.00230.x
[11] Varaei, S., Salsali, M. & Cheraghi, M. 2013. Implementation of evidence-based nursing practice for diabetic patients: An Iranian experience. International Journal of Nursing Practice 19 (3), 73–80. Hakupäivä 19.10.2021. https://doi.org/10.1111/ijn.12170
[12] Fridman, M. & Frederickson, K. 2014. Oncology Nurses and the Experience of Participation in an Evidence-Based Practice Project. Oncology Nursing Forum; 41(4), 382–388. Hakupäivä 19.10.2021. https://doi.org/10.1188/14.onf.382-388
[13] Jansson, I. & Forsberg, A. 2016. How do nurses and ward managers perceive that evidence-based sources are obtained to inform relevant nursing interventions? – an exploratory study. Journal of Clinical Nursing 25, 769–776. Hakupäivä 19.10.2021. https://doi.org/10.1111/jocn.13095
[14] Hägglund, D. & Olai, L. 2017. Enabling and inhibitory factors that influenced implementation of evidence-based practice for urinary incontinence in a nursing home. Nordic Journal of Nursing Research 37, 109–116. Hakupäivä 19.10.2021. https://doi.org/10.1177%2F2057158516667644
[15] Gifford, W., Zhang, Q., Chen, S., Davies, B., Xie, R., Wen, S. & Harvey, G. 2018. When east meets west: a qualitative study of barriers and facilitators to evidencebased practice in Hunan China. BMC Nursing 17 (26), 1–11. Hakupäivä 19.10.2021. https://doi.org/10.1186/s12912-018-0295-x
[16] Adib-Hajbaghery, M. 2007. Factors facilitating and inhibiting evidence-based nursing in Iran. Journal of Advanced Nursing 58 (6), 566–575. Hakupäivä 19.10.2021. https://doi.org/10.1111/j.1365-2648.2007.04253.x
[17] Adib-Hajbaghery, M. 2009. Evidence-Based Practice: Iranian Nurses’ Perceptions. Worldviews Evid Based Nursing 6 (2), 93–101. Hakupäivä 19.10.2021. https://doi.org/10.1111/j.1741-6787.2009.00149.x
[18] Bohman, D., Ericsson, T. & Borglin, G. 2013. Swedish nurses’ perception of nursing research and its implementation in clinical practice: a focus group study. Scandinavian Journal of Caring Sciences 27 (3), 525–533. Hakupäivä 19.10.2021. https://doi.org/10.1111/j.1471-6712.2012.01058.x
[19] Connor, L., Dwyer, P. & Oliveira, J. 2016. Nurses’ Use of Evidence-Based Practice in Clinical Practice After Attending a Formal Evidence-Based Practice Course. A Quality Improvement Evaluation. Journal for Nurses in Professional Development 32 (1), 1–7. Hakupäivä 19.10.2021. https://doi.org/10.1097/nnd.0000000000000229
[20] Malik, G., McKenna, L. & Plummer, V. 2016. Facilitators and barriers to evidence-based practice: perceptions of nurse educators, clinical coaches and nurse specialists from a descriptive study. Contemporary Nurse 52 (5), 544–554. Hakupäivä 19.10.2021. https://doi.org/10.1080/10376178.2016.1188017
[21] Hjelen, W. & Sagbakken, M. 2018. Surgical nurses lack the time and competence to work in an evidencebased manner. Sykepleien Forskning 13 (69422) (e-69422).
[22] Karlsson, A., Lindeborg, P., Gunningberg, L. & Jangland, E. 2019. Evidence‐based nursing – How is it understood by bedside nurses? A phenomenographic study in surgical settings. Journal of Nursing Management 27 (6), 1216–1223. Hakupäivä 19.10.2021. https://doi.org/10.1111/jonm.12802
[23] Jeffs, L., Beswick, S., Lo, J., Campbell, H., Ferris, E. & Sidani, S. 2013. Defining What Evidence is, Linking It to Patient Outcomes, and Making It Relevant to Practice: Insight from Clinical Nurses. Applied Nursing Research 26 (3), 105–109. Hakupäivä 19.10.2021. https://doi.org/10.1016/j.apnr.2013.03.002
[24] Henderson, E. & Fletcher, M. 2015. Nursing culture: An enemy of evidence-based practice? A focus group exploration. Journal of Child Health Care 19 (4), 550–557. Hakupäivä 19.10.2021. https://doi.org/10.1177/1367493514530956
[25] Kristensen, N., Nymann, C. & Konradsen, H. 2016. Implementing research results in clinical practice- the experiences of healthcare professionals. BMC Health Services Research 16 (48), 1–10. Hakupäivä 19.10.2021. https://doi.org/10.1186/s12913-016-1292-y
[26] Schuessler, Z., Castillo, L., Fessler, S., Herrmann, R., Kuntz, D. & Spencer, B. 2018. A Qualitative Description of Nurses’ Experiences With Incorporating Research Into Practice. The Journal of Continuing Education in Nursing 49 (7), 299–306. Hakupäivä 19.10.2021. https://doi.org/10.3928/00220124-20180613-05
[27] Werner-Rutledge, C. 2012. Evidence-based practice preparation in nursing education: Recent BSN graduates and their experience with applying evidence-based practice. A Dissertation Presented in Partial Fulfillment Of the Requirements for the Degree Doctor of Philosophy, Capella University.
[28] Adams, D. 2001. Breaking down the barriers: perceptions of factors that influence the use of evidence in practice. Journal of Orthopaedic Nursing 5 (4), 170–175. Hakupäivä 19.10.2021. http://dx.doi.org/10.1054/joon.2001.0183
[29] Asadoorian, J., Hearson, B., Satyanarayana, S. & Ursel, J. 2010. Evidence-Based Practice in Healthcare: An Exploratory Cross-Discipline Comparison of Enhancers and Barriers. Journal for Healthcare Quality 32 (3), 15–22. Hakupäivä 19.10.2021. https://doi.org/10.1111/j.1945-1474.2010.00081.x
[30] Bennasar‐Veny, M., Gonzalez‐Torrente, S., De Pedro‐Gomez, J., Morales‐Asencio, J.M. & Pericas‐Beltran, J. 2016. Using knowledge as the basis for evidence-based practice in primary care nurses. Internationa Nursing Review 63 (2), 250–258. Hakupäivä 19.10.2021. https://doi.org/10.1111/inr.12263
[31] Rycroft-Malone, J., Harvey, G., Seers, K., Kitson, A., McCormack, B. & Titchen, A. 2004. An exploration of the factors that influence the implementation of evidence into practice. Issues in Clinical Nursing 13 (8), 913–924. Hakupäivä 19.10.2021. https://doi.org/10.1111/j.1365-2702.2004.01007.x
[32] Berland, A., Gundersen, D. & Bentsen, S. 2012. Evidence-based practice in primary care – An explorative study of nurse practitioners in Norway. Nurse Education in Practice 12 (6), 361–365. Hakupäivä 19.10.2021. https://doi.org/10.1016/j.nepr.2012.05.002

Vastaa
Sinun täytyy kirjautua sisään kommentoidaksesi.